Cicatrizacion
CICATRIZACION. TIPOS DE CIERRE DE LAS HERIDAS EN CIRUGÍA Cierre primario. Consiste en la aproximación de los tejidos o
Views 74 Downloads 10 File size 30KB
Recommend stories
- Author / Uploaded
- Alexis Alvarado
Citation preview
CICATRIZACION.
TIPOS DE CIERRE DE LAS HERIDAS EN CIRUGÍA Cierre primario. Consiste en la aproximación de los tejidos o bordes de la herida de manera inicial. En este caso la producción de colágena es escasa ya que es mínimo el defecto que se tiene que cubrir. Este tipo de cierre se logra con engrapadoras, vendoletas o lo más común, material de sutura quirúrgico. Si la medida que se eligió estuvo bien indicada, la cicatrización se llevará a cabo de forma esperada tal es el caso del cierre quirúrgico en un paciente programado. Cierre primario tardío o cierre diferido. En este, la aproximación de los bordes de la herida se realiza varios días después que se produjo. Esta se efectúa sobre todo en heridas contaminadas que no conviene suturar de inmediato porque se propicia la infección. Todo lo anterior redunda en retraso del proceso, así que es mejor diferir la sutura, someter la herida a cuidados de limpieza y, cuando se considere que la contaminación está controlada y es remota la probabilidad de infección, efectuar el cierre primario tardío o diferido para lograr una cicatrización por tercera intención. En estas heridas abiertas prosigue la angiogenia a fin de preservar el riego sanguíneo y la oxigenación tisular. Emigran leucocitos que destruyen y eliminan bacterias y la herida evoluciona a mejoría ambiental que puede ser propicia para la sutura. Cierre secundario o espontaneo. Cuando la sutura no se da en ningún momento; en estas circunstancias el proceso biológico cubre el defecto mediante el crecimiento de tejido de granulación (llamado así por su aspecto vascular en forma de pequeños gránulos que proliferan del fondo a la superficie y por la formación del puente epitelial), se obtiene así la cicatrización que se conoce como por segunda intención. Este tipo de cicatrización es común en la pared abdominal, cuando la presencia de infección en una herida quirúrgica indica la conveniencia de esperar el cierre secundario o espontáneo que cubra el defecto, lo que se logra por una serie de mecanismos, entre los que puede mencionarse la contracción de la herida, la epitelización y la fibroplasia o depósito de tejido conjuntivo. La falta de cierre espontáneo de una herida abierta origina una herida crónica.
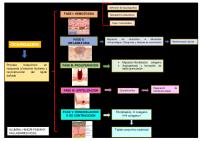
FASES DE CICATRIZACION. La cicatrización se da por 3 fases:
Fase inflamatoria, de sustrato, exudativa o retardante. Fase proliferativa, tejido conjuntivo o fibroblástica. Fase de remodelación, resortiva o de diferenciación.
FASE INFLAMATORIA. Dura de 1 a 5 dias y se divide en 2 fases: a) FASE VASCULAR. Desde que se produce la herida hasta 12 hrs después. Inicia con vasoconstricción fugaz seguida de vasodilatación. Hay presencia de plaquetas que obstruyen los vasos y forman tapones favorecidos por factores que permiten la salida de plasma, proteínas y células. b) FASE CELULAR. De las 12 hrs de producida la lesión hasta el 1 a 5 día. Aquí salen las células del vaso hacia el sitio de la lesión, los PMN (defensa a infección) y monocitos avanzan por diapédesis al sitio de herida para fagocitar sustancias extrañas al proceso de cicatrización favorecido por lisosomas que estimulan la fibrinólisis y sustancias que serán digeridos por macrófagos.
FASE PROLIFERATIVA. 1 a 3 semana el elemento clave es el fibroblasto. De acuerdo a las necesidades puede variar de fibroblasto a miofibroblasto. El fibroblasto favorece la formación del colágeno. a) FASE DE EPITELIZACION. Hay migración de células epiteliales desde los bordes de la herida que forman puentes epiteliales, su crecimiento se inhibe por contacto entre ellas. Las células de elastina forman elastoblastos que dan continuidad entre ellos y se encargan de dar tensión en la piel y reponer el colágeno.
b) FASE CONTRACCION O REMODELACION. Se refiere al proceso de aproximación de los bordes de la herida se da por puentes de colágeno que crea el fibroblasto y que cuando se convierte en miofibroblasto se contrae para atraer sus bordes formando el tejido de granulación en contráctil. c) FASE DE REPARACION. El fibroblasto tiene múltiples acciones: precursor del colágeno, de elastina, reticulina de los glucosaminosacaridos, secretor de mucopolisacaridos, también migra y remodela la herida cambiando después a colágeno maduro. El colágeno con mayor acción en la cicatrización son el colágeno 1 y 3. Colágeno 1 se encuentra en hueso, tendón, dermis, cornea. El colágeno 3 se identifica como el colágeno inicial o embrionario y que se encuentra en sistema cardiovascular.
FASE DE REMODELACION Inicia con reabsorción de proteínas que están en el área de la herida, degradación de macromoléculas, disminución de agua y glucosaminoglucanos. Depende de la disminución del colágeno, termina con los cambios del tejido de granulación que se transforma en tejido conectivo. También hay cambios en la matriz intracelular cambiando el colágeno por degradación enzimática llamada miofibroblastos.
FACTORES QUE INTERVIENEN EN LA FORMACION DE LA MATRIZ Posición de cicatriz en relación a líneas de langer. Una herida que sigue la dirección de estas líneas se consideran en buena posición, si son transgredidas formaran una cicatriz notoria. ALTERACIONES DE LA CICATRIZACION Pueden ser por factores intrínsecos (locales o sistémicos) y extrínsecos Factores locales. Sangrado, coágulos, infección, necrosis, localización y posición de la herida Factores sistémicos. Edo. De salud del individuo (desnutrición, colagenopatias, DM, politrauma, etc.). Factores extrínsecos. Vendajes, trauma en el área de la herida, medicamentos, remedios caseros, etc. FACTORES QUE BLOQUEAN O RETARDAN LA CICATRIZACION Déficit de vitamina C. genera exceso de glucoproteínas séricas y altera la síntesis de colágeno con formación escasa del mismo. Hipoproteinemia. Retrasa la reparación tisular. Corticoides. Bloquea el proceso de reparación inhibiendo la proliferación de fibroblastos. Tensión de oxigeno arterial. Si esta inhibido puede retardar la reparación y vuelve a la herida más vulnerable a la infección. Otros. Alteraciones metabólicas (DM, uremia, hepatopatías, colagenopatias).